Resistencia antimicrobiana podría conducir a la muerte a diez millones de personas al año, a nivel mundial en 2050
Ciudad de México, 22 de septiembre de 2025.- Hay una sola acción central para evitar que la resistencia microbiana siga creciendo: reducir el uso, consumo y utilización de antibióticos, sostuvo el coordinador del Programa Universitario de Investigación sobre Riesgos Epidemiológicos y Emergentes de la UNAM, Samuel Ponce de León Rosales.
Se calcula que a partir de 2050 podrían morir 10 millones de personas cada año por infecciones resistentes a los antibióticos, alertó al ofrecer una conferencia sobre el tema en la sesión 5 de la Cátedra Extraordinaria de Bioética, organizada por el Programa Universitario de Bioética.
El médico epidemiológico recordó que desde que Alexander Fleming descubrió la penicilina en 1928 y el primer paciente la recibió en 1941, el empleo de antibióticos ha sido creciente en el mundo, pero muchas veces también inadecuado e indiscriminado.
Este abuso ha traído como consecuencia la resistencia antimicrobiana, que aumenta conforme hay mayor consumo. “Es un riesgo constante para la salud pública, un problema para la práctica médica y un desastre económico”, acotó.
Ponce de León Rosales afirmó que esos fármacos representan seguridad al prevenir y curar procesos infecciosos en humanos y animales, pero su utilización incorrecta nos perjudica a todos.
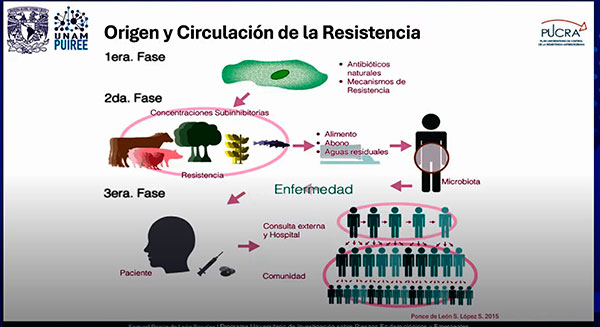
Ante la moderadora Carol Hernández Rodríguez, investigadora del PUB, el especialista explicó: La resistencia es resultado natural de la interacción microbiana, que se potencializa al entrar en una espiral que vincula el uso industrial de los antibióticos, su persistencia en el ambiente, su expansión geográfica, la aplicación clínica intensiva y la modificación de la microbiota intestinal. Esto resulta en una infección resistente a los antibióticos y en su diseminación.
Las vías por las cuales las bacterias se vuelven resistentes son múltiples: producen enzimas que destruyen a los antibióticos, ocurren mutaciones que modifican los sitios a donde estos se van a fijar, expulsan activamente al antibiótico de su interior por un sistema de bombeo o lo evita alterando la permeabilidad a estas moléculas.
Consecuencias
El universitario destacó que los antibióticos son un recurso no renovable; es decir, cuando no tengamos antibióticos útiles las cirugías serán más complejas, con mayor riesgo; los trasplantes se van a limitar de acuerdo con la disponibilidad de antibióticos; las heridas simples serán de alto riesgo, por ejemplo una en el brazo ocasionada por un clavo o navaja que se infecte, si es multiresistente va a poner en peligro la vida de la persona.
La mortalidad aumentará, los costos de los tratamientos antiinfecciosos crecerán y múltiples procedimientos no serán factibles. Hoy nadie lo considera así, pero la mortalidad en diabetes, insuficiencia renal, infecciones dentales y otras va a ser muy alta, subrayó.
Antes de existir dichos medicamentos la mortalidad por neumonía era de 35 por ciento; en la actualidad es menos de 10 por ciento; mientras que por infecciones cardiacas morían 100 por ciento de los pacientes y hoy menos del 25 por ciento.
“Considerando que los antibióticos son un bien público y un recurso no renovable, su uso debería restringirse y ser muy bien reflexionado por quienes los están prescribiendo. La distribución de la riqueza determina el acceso a los antibióticos, pero la resistencia se distribuye globalmente, no solo donde se están utilizando directamente”, aclaró.
El médico recomendó implementar estrategias para disminuir su uso excesivo y para ello se necesita vincular a todos los actores responsables: industria, academia, autoridad regulatoria, sector público, gobierno federal y sociedad en general.
Con información de: UNAM